Este artículo fue publicado y traducido bajo los términos de nuestra licencia con Jobson Healthcare Information. Queda estrictamente prohibida su reproducción total o parcial.
Por Liz Hunter, editora senior
Cirujanos de catarata y retina comparten sus técnicas, herramientas y estrategias para manejar rupturas de la cápsula posterior.
Todo cirujano de cataratas sabe que en el quirófano siempre hay que estar preparado para lo inesperado, incluida una posible ruptura inadvertida de la cápsula posterior. Aunque esta complicación puede transformar un procedimiento rutinario en un desafío, mantener la calma y seguir los pasos correctos para realizar una vitrectomía anterior permite manejar la situación con eficiencia y enfocarse en su próximo paciente.
“Gran parte de esto depende de la selección del caso y la evaluación preoperatoria del ojo”, señala el Dr. Riley Sanders, especialista en retina con práctica en Little Rock, Arkansas. “Algunos casos tienen mayor probabilidad de presentar complicaciones que otros, así que es esencial identificarlos con antelación y anticipar los posibles escenarios. Siempre es importante tener un plan mental preparado antes de que surja cualquier necesidad.”
Este plan de acción puede verse condicionado por la gravedad de la ruptura y la experiencia del cirujano. “Si encuentro vítreo durante una cirugía de catarata —algo que, afortunadamente, no ocurre con frecuencia—, lo evalúo y me pregunto: ‘¿Puedo manejarlo a través del limbo, o necesito cerrar completamente el ojo, colocar un trócar e ingresar por la pars plana?’”, explica el Dr. Gregory Ogawa, quien ejerce en Nuevo México.
Tomar una decisión en estas situaciones requiere evaluar muchos factores en poco tiempo. Por eso, invitamos a expertos en cirugía de catarata y retina a compartir sus perspectivas sobre las técnicas y herramientas más confiables para realizar una vitrectomía anterior. A continuación, sus recomendaciones.
Inyectar viscoelástico
Una vez que has identificado el defecto en la cápsula posterior y la presencia de vítreo, deberás inyectar un viscoelástico dispersivo, según los expertos.
“Estabilizar la situación con viscoelástico dispersivo es fundamental en la fase inicial,” dice Douglas M. Wisner, MD, director del Servicio de Catarata y Cuidado Primario del Ojo en el Wills Eye Hospital y profesor asistente en los Hospitales Universitarios Thomas Jefferson en Filadelfia.
El Dr. Ogawa recomienda ingresar a través de la paracentesis y esencialmente llenar el área con viscoelástico. “Si hay solo un poco de vítreo en la parte frontal del ojo, retirar la punta del faco podría hacer que salga más vítreo, así que el viscoelástico te da tiempo para inspeccionar un poco y pensar en tu próximo paso,” señala. “Si tienes al menos una paracentesis cuando haces faco, a veces, después de colocar el viscoelástico, el vítreo se mantiene suficientemente atrás, o puedes hacer un poco de vitrectomía y añadir más viscoelástico para mantenerlo en su lugar, lo que te permite continuar con el faco.”
Después de eso, dependiendo de la situación —como el tamaño del defecto, cuánto vítreo hay presente, cuánto material de catarata queda y si hay algún material en la cámara posterior— puedes determinar mejor los siguientes pasos, aconseja el Dr. Wisner.
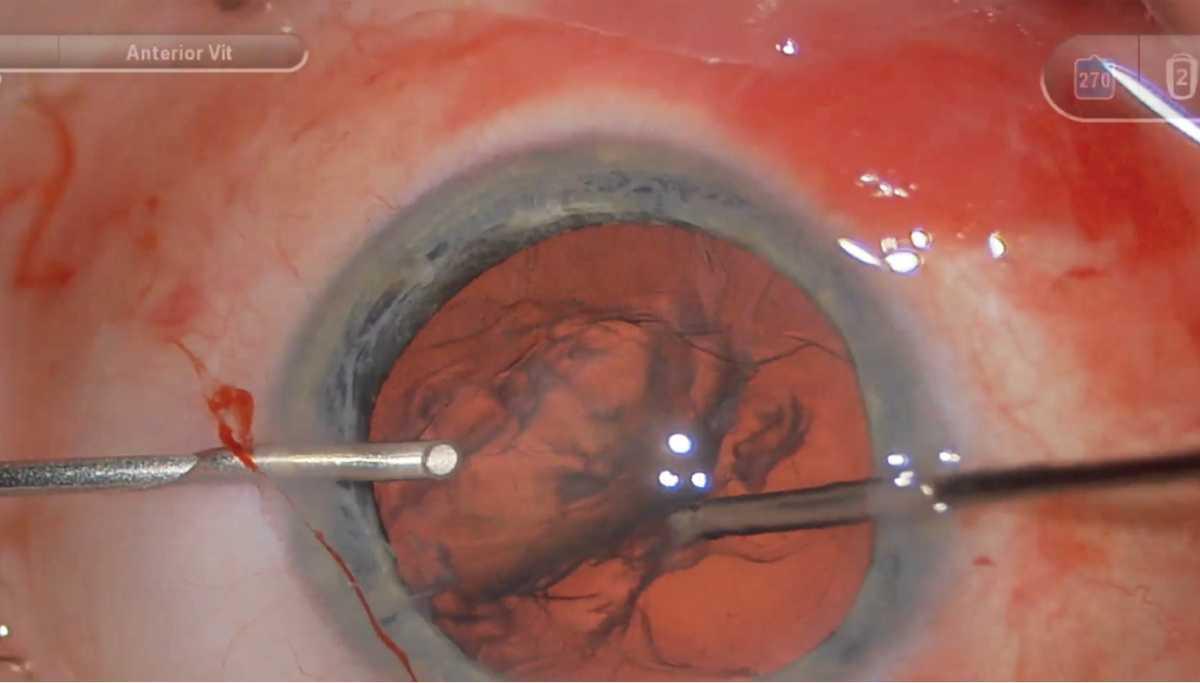
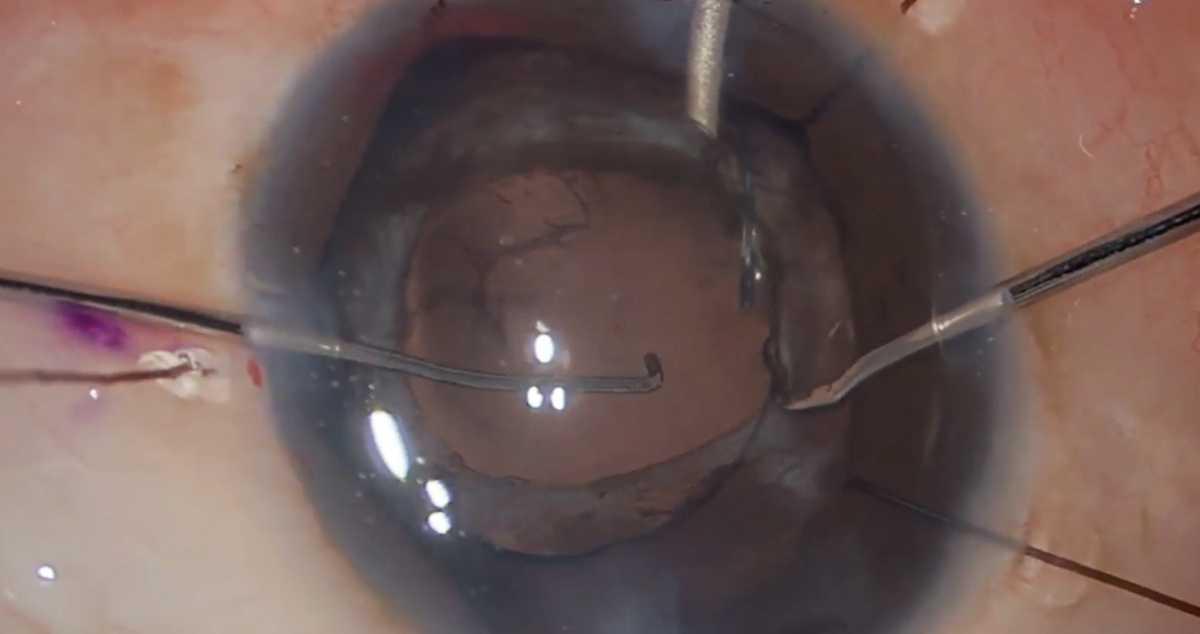
Figura 1. La vitrectomía anterior mediante abordaje limbal se realiza a través de dos paracentesis. Los cirujanos recomiendan evitar la incisión principal, ya que su uso podría aumentar el riesgo de prolapso vítreo. Foto: Dr. Riley Sanders.
Consejos para vitrectomía basada en el limbo
La mayoría de las vitrectomías no planificadas pueden manejarse mediante una incisión en el limbo o en la pars plana, y muchos cirujanos de catarata prefieren el enfoque limbal debido a su nivel de comodidad.
“La decisión entre un abordaje limbal o por pars plana en una situación no planificada suele depender de la mecánica de introducir trócares en un ojo que ya está abierto, con prolapso vítreo en la cámara anterior,” dice el Dr. Wisner. “Generalmente, prefiero el abordaje limbal en este contexto. Aunque normalmente uso pars plana con trócares de calibre 23 en casos planificados, encuentro que en situaciones no planificadas, colocar trócares incrementa la presión posterior, lo que podría generar mayor prolapso vítreo. Por lo tanto, suelo quedarme con un abordaje limbal en estas circunstancias.”
La vitrectomía anterior bimanual debe realizarse a través de las paracentesis. “Nunca intentes intervenir a través de la incisión principal, ya que eso puede provocar un prolapso continuo del vítreo”, advierte el Dr. Wisner. “Siempre tengo preparadas dos paracentesis incluso para una cirugía de catarata rutinaria. Si se anticipa una catarata complicada y existe preocupación por la posible participación del vítreo, es preferible crear una segunda paracentesis desde el inicio. Esto evita tener que realizarla en un ojo hipotónico con vítreo ya prolapsado. Es fundamental mantener la infusión y, si el cirujano se siente cómodo, puede utilizar un mantenedor de cámara anterior. Por lo general, la clave está en asegurar una cantidad suficiente de viscoelástico dentro del ojo para mantener el vítreo retraído y aislar el material residual del cristalino”.
El Dr. Sanders dice que construye un segundo puerto lateral cerca de las posiciones de las 3 y 9 en punto. “También inyecto un poco de Kenalog en cada incisión,” comenta. “Si no estoy seguro de dónde está el vítreo, aplico un poco de Kenalog en cada sitio de incisión por seguridad. Luego, uso irrigación/aspiración bimanual con el vitrector para enjuagar la mezcla de viscoelástico y Kenalog, y así poder visualizar las hebras de vítreo.
“Una vez que las veo, soy muy sistemático usando apenas tensión y colocando la boca del cortador sobre cada hebra para eliminarla,” continúa el Dr. Sanders. “Evita hacer barridos agresivos mientras intentas limpiar el vítreo de las incisiones. No necesitas aplicar demasiada tensión, ya que puede provocar desgarros retinianos al ejercer fuerza sobre la base del vítreo”.
Los cirujanos pueden considerar usar triamcinolona sin conservantes para teñir el vítreo. “Hay una línea muy delgada entre usar triamcinolona sin conservantes para teñir el vítreo y tener demasiado viscoelástico en el ojo, lo cual puede dificultar o imposibilitar la tinción del vítreo,” señala el Dr. Wisner. “Normalmente, elimino tanto vítreo como sea posible con el vitrector ajustado a una alta tasa de corte (alrededor de 2000 cortes por minuto) y limpio todo lo que pueda identificar. Después tiño con triamcinolona sin conservantes para resaltar cualquier vítreo restante. A lo largo de este proceso, alterno entre remover material nuclear y material cortical. Si queda material cortical, se puede usar el vitrector en modo de corte/aspiración para aspirarlo. El vitrector no es adecuado para eliminar material nuclear denso, pero puede manejar material nuclear blando si se reduce la tasa de corte a alrededor de 200 ciclos. Si queda una cantidad significativa de material nuclear, tengo que decidir si uso con cuidado una sonda de facoemulsificación mientras mantengo el vítreo controlado con viscoelástico o si agrando la incisión para extraer el material nuclear manualmente”.
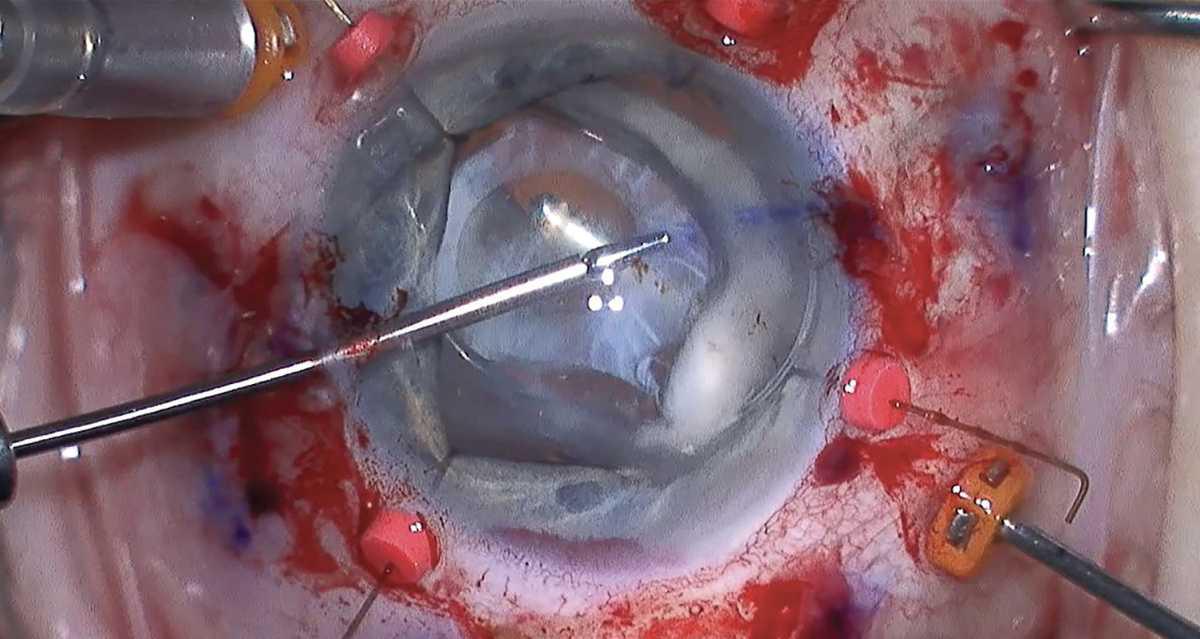
Figura 2. En una vitrectomía vía pars plana, se colocan trócares para eliminar el vítreo desde detrás de la cápsula del cristalino, lo que reduce el riesgo de prolapso hacia la cámara anterior. Foto: Douglas Wisner, MD.
Una vez eliminado cualquier resto de vítreo en las incisiones, el siguiente paso crucial es retirar por completo la corteza. “Puedes utilizar una cánula de infusión para mantener la forma del globo ocular y una cánula de aspiración para desprender la corteza”, explica el Dr. Ogawa. “A diferencia del núcleo, la corteza no se desprende fácilmente; algunas porciones se adhieren al interior de la cápsula del cristalino”.
“Este paso puede ser desafiante, ya que la bolsa capsular no se infla si existe una vía de escape para el fluido. Por eso, es fundamental identificar un punto desde el cual se pueda acceder a la cápsula anterior y empujar hacia el ecuador del cristalino para desprender la corteza, de forma similar a la técnica habitual con irrigación/aspiración bimanual”, explica el Dr. Sanders. “Con frecuencia recibo casos referidos en los que la corteza no fue retirada adecuadamente, lo cual puede generar complicaciones. No siempre es claro si el cirujano asumió que no quedaba mucha corteza, o si evitó manipular el vítreo por temor a ejercer tracción sobre las zónulas. En cualquier caso, es esencial eliminar la corteza en esta etapa del procedimiento”.
“Si no estás seguro o no has logrado una limpieza completa, no recomendaría que un cirujano de segmento anterior implante una lente intraocular”, advierte el Dr. Sanders. “Una vez que se coloca la lente, cualquier resto de corteza puede quedar atrapado entre los bordes de la bolsa capsular, dificultando o imposibilitando su extracción. Aunque lo ideal es siempre implantar la lente, en estos casos, si existe alguna duda, es preferible dejar al paciente afáquico de forma temporal y derivarlo a un especialista en retina”.
En última instancia, los expertos coinciden en que nunca se debe intentar recuperar el vítreo. “Por lo general, si el material nuclear ha descendido al segmento posterior, no se recomienda intentar recuperarlo, ya que esto puede generar tracción vítrea”, señala. “En estos casos, lo más adecuado es limpiar completamente el segmento anterior, implantar una lente en el surco con captura óptica, si las condiciones lo permiten, y derivar al paciente a un colega especialista en retina”.
Si estás seguro de haber retirado completamente la corteza y estás considerando implantar una lente intraocular, los cirujanos coinciden en que la decisión dependerá de la gravedad de la ruptura capsular. Si la cápsula anterior se mantiene intacta y existe un soporte adecuado, la opción más recomendable suele ser la implantación de una lente en el surco con captura óptica.
El Dr. Wisner señala que los lentes intraoculares (LIO) de tecnología avanzada no están disponibles en formato de tres piezas, lo que puede complicar la toma de decisiones en ciertos casos. “Ante un defecto pequeño y redondeado en la cápsula posterior, algunos cirujanos podrían considerar la implantación de un LIO acrílico plegable de una sola pieza dentro de la bolsa capsular”, comenta. “Sin embargo, esta opción no es recomendable si el defecto es grande o de forma lineal. En ausencia de soporte capsular suficiente para colocar un lente en el surco con captura óptica, una alternativa es dejar al paciente afáquico y programar una intervención secundaria. Esto es especialmente válido si el cirujano se siente cómodo con técnicas de fijación escleral, como la fijación háptica intrascleral mediante la técnica de Yamane, o la fijación con sutura utilizando Gore-Tex”.
Para pacientes de edad avanzada sin antecedentes de glaucoma, un lente intraocular de cámara anterior (AC-IOL) también puede ser una opción adecuada y ofrecer buenos resultados visuales, siempre que esté correctamente dimensionado y posicionado, señala el Dr. Wisner. “En general, un LIO colocado simplemente en el surco, sin captura óptica, tiende a descentralizarse con el tiempo. Aunque esta estrategia no es incorrecta, no es la más recomendable a largo plazo. Personalmente, prefiero que el LIO esté fijado, ya sea mediante captura óptica, sutura al iris o fijación escleral”, concluye.
Realización de una vitrectomía vía pars plana
Los casos con mayor compromiso del vítreo pueden requerir el abordaje vía pars plana, para el cual ha habido un esfuerzo educativo importante en los últimos años.
“Hace diez años, ningún cirujano de cataratas realizaba una vitrectomía por vía parsplana, a menos que también fuera especialista en retina”, comenta el Dr. Ogawa. “Sin embargo, desde hace varios años, ASCRS ha venido enseñando esta técnica a cirujanos del segmento anterior. Actualmente, soy el instructor principal del programa de entrenamiento en vitrectomía para segmento anterior de ASCRS. Hoy en día, algunos cirujanos están bastante familiarizados con el abordaje pars plana, mientras que otros aún no lo dominan. Estimaría que, entre los cirujanos de cataratas, aproximadamente dos tercios todavía no se sienten completamente cómodos con esta técnica. La buena noticia es que la mayoría de los equipos utilizados en el segmento anterior ya incorporan vitrectores de calibre 23 o menor, lo que ha facilitado el acceso y la adopción de esta técnica”.
Con el abordaje pars plana, se inserta la cánula de infusión a través del limbo para mantener la forma del globo ocular, y luego se procede con la vitrectomía desde detrás de la cápsula del cristalino. “Esto ayuda a manejar el vítreo y previene que prolapsehacia la parte anterior del ojo,” dice el Dr. Ogawa. “Otro beneficio de usar el abordaje pars plana es que permite cortar el vítreo lo suficientemente cerca de la retina, reduciendo las probabilidades de prolapso hacia la cámara anterior”.
La colocación de un trócar puede aumentar significativamente la presión intraocular, por lo que, según los expertos, es fundamental asegurarse de que el ojo esté cerrado antes de introducirlo. “Aunque los trócares son filosos, no lo son en exceso, y la presión dentro del ojo se eleva considerablemente al colocarlos”, explica el Dr. Ogawa. “Si hay vítreo en la incisión principal o en una paracentesis, este aumento de presión puede provocar su expulsión a través de esos sitios, generando tracción vítrea. Por eso, es necesario ingresar por la paracentesis y cortar previamente ese vítreo. En algunos casos, incluso puede ser necesario suturar la incisión principal para estabilizar el ojo antes de colocar el trócar”.
“Aunque realizo muchas cirugías de catarata, mi enfoque principal es la retina, por lo que con frecuencia coloco los trócares de forma anticipada cuando tengo planificada una faco-vitrectomía”, explica el Dr. Sanders. “No lo hago en todos los casos; depende del grado de sospecha de que se requerirá una vitrectomía. Si hay una lente claramente luxada, una diálisis zonular extensa con exposición del ecuador del cristalino, o una ruptura capsular conocida, sin duda coloco los trócares por adelantado. Es mucho más sencillo hacerlo cuando el ojo aún está formado y se minimiza el riesgo de que las incisiones corneales se abran al introducir los trócares”.
Cuando realiza una vitrectomía por vía pars plana, el Dr. Wisner indica que utiliza dos puertos: uno para la infusión y otro para el vitrector. “Coloco el puerto de infusión en posición nasal y, antes de conectar la línea de infusión, verifico visualmente que el trócar esté correctamente posicionado”, explica. “Si el trócar se encuentra en el espacio subretiniano, conectar la infusión sin confirmarlo podría provocar un desprendimiento de retina.”
Para realizar una vitrectomía asistida por trócar, no es necesario abrir un paquete completo de vitrectomía, señala el Dr. Wisner. “Un set de tres trócares, que normalmente incluye un puerto de ventilación, suele ser suficiente”, explica. “Puedes utilizar ese puerto para conectar un mantenedor de cámara anterior estándar y crear tu propia línea de infusión con materiales que están fácilmente disponibles en la mayoría de los quirófanos dedicados a cirugía de catarata”.
Los cirujanos de catarata deberían contar con trócares disponibles en el quirófano si planean emplear este tipo de abordaje. “Recomiendo ampliamente el uso de una cánula de trócar, ya que su vaina protege la base del vítreo. Esto evita que cada instrumento, al entrar y salir del globo ocular, genere tracción o cause cortes en dicha región”, señala el Dr. Sanders. “Una cánula de calibre 23G es adecuada para el paso del vitrector anterior. En lugar de realizar únicamente incisiones escleral, el uso de una cánula de trócar ofrece un mayor control. Posteriormente, se puede realizar la infusión a través de la cámara anterior o mediante una cánula separada colocada en un segundo puerto. Si se va a utilizar un solo trócar, lo ideal es colocarlo de forma temporal para facilitar el acceso intraocular. No obstante, colocar el trócar en posición nasal puede dificultar la manipulación de los instrumentos durante el trabajo en el segmento anterior”, añade el especialista.
Por último, si ya colocaste los puertos pero no tienes una lente o una fuente de luz para revisar la retina durante la cirugía, debes realizar un buen examen con dilatación ya sea por el propio cirujano o remitiendo al paciente a un especialista en retina en el postoperatorio temprano, agrega el Dr. Sanders.
En cuanto a la colocación del lente intraocular (LIO), el Dr. Wisner dice que recomienda un LIO fijado a esclera. “La infusión posterior tiende a empujar el líquido hacia adelante, lo que podría desplazar un LIO en el surco o dificultar la colocación de un LIO en cámara anterior”, explica. “La ventaja de la vitrectomía vía pars plana es que ayuda a retraer el vítreo hacia la cámara posterior, mientras que la vitrectomía anterior tiende a traccionar el vítreo hacia adelante.”
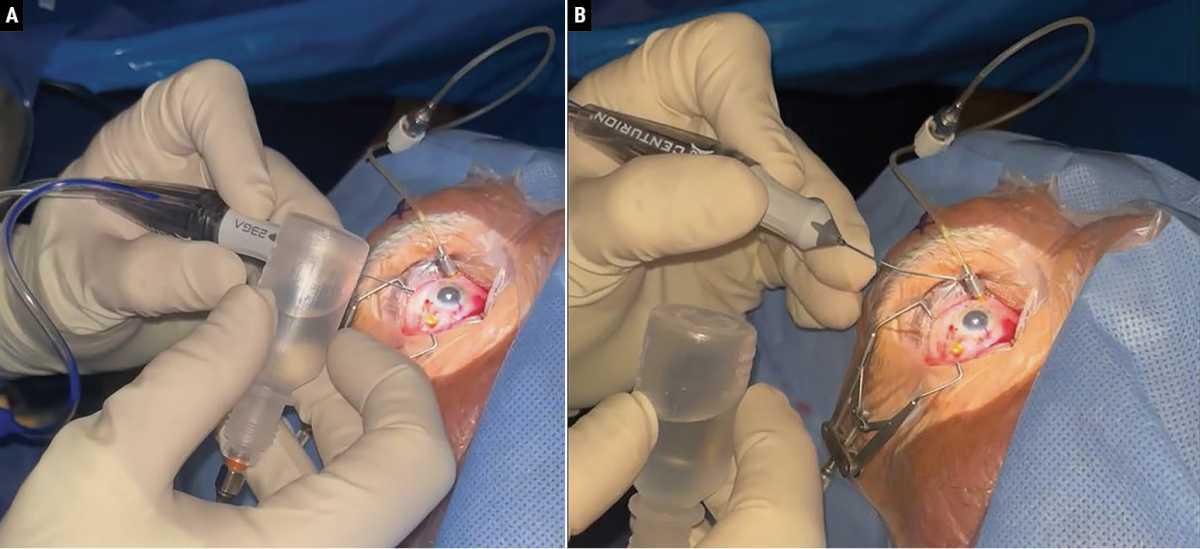
Figura 3. Puede ser un desafío posicionar el vitrector cuando se trabaja en el segmento anterior o en el surco, especialmente si el paciente tiene ojos hundidos o cejas prominentes. El Dr. Douglas Wisner recomienda un truco útil que consiste en doblar suavemente el vitrector de calibre 23 sobre la botella típica de BSS (A) para crear una ligera curvatura que permite al vitrector moverse de manera natural y acceder al vítreo en la cámara anterior con mayor facilidad. Nótese la curva sutil del vitrector contorneado, que facilita el trabajo en el segmento anterior (B). Foto: Douglas Wisner, MD.
Herramientas que conviene tener a mano
Consultamos a estos cirujanos sobre cuáles consideran las herramientas más valiosas que deben estar disponibles en caso de requerirse una vitrectomía no planificada.
Para realizar una infusión limbar, es fundamental contar con una cánula de infusión limbar autoestabilizable, afirma el Dr. Ogawa. “El vitrector del sistema Centurion, por ejemplo, incluye una infusión manual”, comenta. “Si sostienes el vitrector con una mano y la cánula de infusión con la otra, te quedas sin una tercera mano para realizar cualquier otra maniobra, por lo que una cánula autoestabilizable resulta indispensable.
Además, es importante disponer de un trócar que sea compatible con el calibre del vitrector. También se requiere la pieza de mano del vitrector, que no siempre es fácil de localizar en el quirófano. Contar con todos estos elementos organizados en un kit o en una bolsa tipo Ziploc debidamente rotulada es una excelente estrategia: basta con tomarla y se tendrá todo listo para la intervención”.
El Dr. Wisner comenta que los siguientes elementos estarían incluidos en su kit:
- viscoelástico dispersivo;
- un vitrector (de calibre 23 para trabajo en el segmento anterior);
- tijeras de Westcott, especialmente si hay una gran presencia de vítreo en la herida, ya que son útiles para recortar el vítreo en el sitio de la incisión; y micro pinzas/tijeras, que también pueden ser útiles si se necesita manipular el LIO en la cámara anterior.
“La mayoría de los vitrectores vienen con una punta recta de aproximadamente 3 a 4 centímetros de largo, y están diseñados para trabajo en el segmento posterior a través de trócares,” señala el Dr. Wisner. “Pero cuando se trabaja en el segmento anterior o en el surco, puede ser difícil posicionar el vitrector, especialmente si el paciente tiene ojos hundidos o cejas prominentes. Un truco útil es doblar suavemente el vitrector de calibre 23 sobre la botella típica de BSS que se usa para irrigación en la córnea. Esto crea una ligera curvatura que permite al vitrector moverse de forma natural y acceder más fácilmente al vítreo en la cámara anterior. Los instrumentos microquirúrgicos para cámara anterior, como los de MST o B+L, están diseñados con curvas suaves para facilitar la manipulación a través de la paracentesis, que es justo lo que se busca lograr con esta técnica.”
Figura 4. Los cirujanos afirman que colocar un lente intraocular (LIO) en el surco con captura óptica es una buena opción en casos de vitrectomía anterior no planificada.
Foto: Dr. Riley Sanders.
Cuidados postoperatorios
Debido a las complicaciones adicionales de una vitrectomía no planificada, puede ser necesario realizar cuidados postoperatorios adicionales.
“Recomiendo administrar antibióticos intracamerales y colocar un depósito subconjuntival de esteroide aproximadamente 5 milímetros por detrás del limbo inferior”, dice el Dr. Wisner. “Luego se debe vendar y proteger el ojo hasta que el paciente pueda ser evaluado al día siguiente. Esto ayuda a garantizar que el paciente esté lo más cómodo posible”.
“Para los cuidados postoperatorios estándar, los pacientes suelen usar gotas de esteroide cuatro veces al día, pero en este caso podrías aumentar la frecuencia a seis veces”, dice el Dr. Ogawa. “Si la cirugía fue más compleja, especialmente en pacientes con diabetes, pueden añadirse gotas antiinflamatorias no esteroideas para reducir el riesgo de inflamación y edema retiniano”, agrega.
El monitoreo cercano de la presión intraocular (PIO) también es fundamental, señala el Dr. Sanders. “Estos pacientes pueden presentar elevación de la presión después de la cirugía por diversas causas, como la eliminación incompleta del viscoelástico, restos de corteza o fragmentos del cristalino”, explica. “Requerirán controles más frecuentes para asegurar una adecuada gestión de la presión ocular. Dicho esto, he tenido casos en los que la vitrectomía anterior se realizó sin complicaciones y el lente intraocular se colocó en el surco o en la bolsa capsular. En estos pacientes, el manejo postoperatorio puede ser similar al de cualquier otro caso de cirugía de catarata. En mi práctica, realizó un examen con dilatación pupilar a la semana y al mes de la intervención, lo cual constituye el protocolo estándar para todos los pacientes en el postoperatorio”.
Durante los exámenes postoperatorios, es fundamental estar atentos a posibles desgarros retinianos u otras complicaciones, así como documentar y comunicar verbalmente cualquier síntoma referido por el paciente, como fotopsias y miodesopsias, para asegurar que estén debidamente informados. “Si presentan alguno de estos síntomas, deben ser evaluados por un especialista en retina lo antes posible”, advierte el Dr. Ogawa. “Si es sábado, no hay que esperar hasta el lunes por la mañana.”
Los cirujanos coinciden en la importancia de mantener una comunicación abierta y honesta con el paciente ante una complicación inesperada.“Como especialista en retina, muchos de mis pacientes ya presentan cuadros clínicos complejos”, comenta el Dr. Sanders. “Siempre recomiendo ser claro y transparente. Les explico que ocurrió una complicación y detallo cómo fue manejada. Si es probable que el postoperatorio siga un curso distinto al habitual, también me aseguro de informarles. Muchos de estos pacientes podrían requerir una cirugía adicional debido a restos de lente o afaquia, por lo que es fundamental mantener una actitud franca y estar especialmente atentos. Al final, la mayoría de los casos tiene una evolución favorable, y por eso también me recuerdo a mí mismo no desanimarse ante estas situaciones”.
Consejo final
Los cirujanos consultados coinciden en que el entrenamiento y la experiencia son fundamentales para llevar a cabo con éxito vitrectomías no planificadas.
“Estas técnicas pueden causar más daño si no se realizan correctamente”, comenta el Dr. Wisner. “No es algo que recomendaría intentar sin la formación adecuada, ya sea a través de cursos de ASCRS, de la Academia o trabajando estrechamente con colegas.”
“Para los cirujanos que no se enfrentan con frecuencia a este tipo de situaciones, puede que no sea indispensable dominar estas técnicas, a menos que se sientan realmente cómodos al aplicarlas”, señala. “La repetición es un elemento clave en el aprendizaje y si no se presentan estos casos con regularidad, incluso conociendo los pasos, es posible que el cirujano no se sienta lo suficientemente seguro al ejecutarlos.
Este tipo de intervención es más apropiado para quienes están habituados a manejar cataratas complejas en su práctica diaria. En última instancia, si hay prolapso vítreo y es posible colocar un lente intraocular en el surco con captura óptica, esa es una opción perfectamente válida. Debe limpiarse todo lo posible, evitar intentar recuperar fragmentos nucleares caídos, posicionar el LIO en el surco y derivar al especialista en retina de confianza cuando sea necesario”.
Los doctores Ogawa, Sanders y Wisner no reportan conflictos de interés relacionados.
Bibliografía:
Comunicación de la empresa. https://ir.aldeyra.com/news-releases/news-release-details/aldeyra-therapeutics-achieves-primary-endpoint-part-1-phase-3. Consultado el 19 de febrero de 2025.
Benner JD, Dao D, Butler JW, Hamill KI. Metotrexato intravítreo para el tratamiento de la vitreorretinopatía proliferativa. BMJ Open Ophthalmol 2019; 4:1:e000293.
Falavarjani KG, Hadavandkhani A, Mehdi M. Inyección de aceite de metotrexato intrasilicona en la cirugía de reinserción de retina para la vitreorretinopatía proliferativa. Ocul Immunol Inflamm2020;28:3:513-516.